- Главная
- Акушерство и гинекология
- Бесплодие
Бесплодие
Бесплодие - это неспособность зрелого организма к зачатию.
На сегодняшний день считается, что если при регулярной половой жизни беременность не наступает в течение 1 года, то это является основанием для обследования и лечение обоих супругов.
Срок 1 год определен статистическими данными: доказано, что у 30% супружеских пар беременность наступает в первые 3 месяца совместной жизни, у 60% - в течение последующих 7 месяцев, и у 10% - через 11-12 месяцев после начала половой жизни. Поэтому 1 год - достаточный срок для того, чтобы оценить способность пары к зачатию, а при отсутствии беременности говорить о бесплодном браке.
Частота бесплодия в браке составляет по данным различных источников около 15-20 %.
Причины бесплодия разнообразны. В большенстве случаев основой является нарушение функции репродуктивной системы у одного или обоих супругов. По данным статистических данных нарушения со стороны женщины является причиной бесплодия в 45% случаев, а мужчины - 40%.
Для установления причины проводится комплексное обследование. Диагноз бесплодия у женщины ставится только после исключения бесплодия мужчины. Обследование начинают с общепринятых методов, а дальнейший план зависит от результатов предыдущего обследования.
Если у женщины никогда не было беременности, то говорят о первичном бесплодии. Если была хотя бы одна беременность, то независимо от того, чем она завершилась - родами, выкидышем, абортом, внематочной беременностью - бесплодие считается вторичным.
Определение "первичное" и "вторичное" бесплодие относится также и к мужчине. Причиной бесплодия может быть целый ряд патологических состояний.
У женщины - эндокринные нарушения (отсутствует овуляция, то есть, нет созревания фолликула и выхода яйцеклетки), воспалительные заболевания органов малого таза, маточных труб, заболевания матки. У мужчины - нарушения оплодотворяющей способности спермы.
Причина бесплодия может быть также в следствии иммунологической несовместимости супружеской пары. Кроме того, выделяют так называемое идиопатическое бесплодие, когда при тщательном обследовании не удается выявить нарушений как со стороны половой системы женщины, так и мужчины.
Стандартная тактика обследования при бесплодии «от простого - к сложному». На первом этапе выполняются доступные лабораторные и клинические обследования, а уже потом инвазивные, такие как гистеросальпингография или лапароскопия.
Лечение бесплодия определяется выявленными причинами. Оно может быть хирургическим или консервативным.
Обследование при бесплодии:
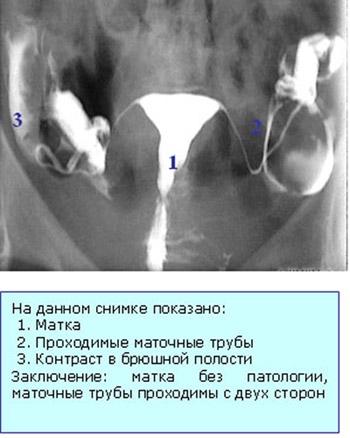
1) Гистеросальпингография (ГСГ)
ГСГ - это метод исследования, объективно отражающий состояние матки и маточных труб. ГСГ проводится при выявлении причин женского бесплодия, обследовании на предмет полипов эндометрия и ряде других заболеваний женской половой системы.
Методика проведения
При ГСГ в полость матки вводят контрастное вещество. Затем выполняют несколько рентгеновских снимков. При проведении ГСГ возможно возникновение спазма маточных труб в ответ на введение вещества, имитирующее их непроходимость. Для исключения ошибки при интерпретации результатов ГСГ за 30-40 минут до исследования рекомендуется принять 2 таблетки но-шпы или баралгина. В результате правильно проведенной ГСГ получается серия снимков, характеризующих проходимость труб, состояние полости матки и маточных труб.
Подготовка к ГСГ.
- Перед проведением ГСГ необходимо выполнение микроскопии влагалищных мазков, чтобы исключить воспалительный процесс в половых путях. Если данные микроскопии неблагополучны, то перед проведением ГСГ требуется противовоспалительное лечение до нормализации мазков. Это важно потому, что раствор, вводимый в полость матки при ГСГ, может привести к распространению и ухудшить состояние маточных труб.
- При подготовке к ГСГ необходимо тщательно предохраняться от беременности в течение этого цикла. Известны случаи, когда несмотря на многолетнее бесплодие, когда проводилась ГСГ, женщина оказывалась беременной. А поскольку ГСГ связана с рентгеновским облучением, то это является е показанием к прерыванию беременности.
- До выполнения ГСГ необходимо выяснить, нет ли непереносимости йода. Это позволит избежать тяжелых осложнений при ГСГ.
ГСГ отражает состояние маточных труб и полости матки, но не позволяет определить наличие или отсутствие спаечного процесса вокруг матки и придатков, выявить очаги эндометриоза. Все это позволяет увидеть диагностическая лапароскопия, которая является современным методом диагностики, позволяющим оценить состояние внутренних половых органов женщины.
2) Гистероскопия
Это метод диагностики, позволяющий оценить полость матки и состояние эндометрия. Являясь относительно безопасной, гистероскопия дает возможность, при необходимости, взять участок эндометрия (внутренней оболочки матки) для более детального изучения.
3) Лапароскопия:
- бесплодие, вызванное СПКЯ (синдром поликистозных яичников)
Известно, что при СПКЯ яичники покрываются плотной капсулой, препятствующей овуляции и высвобождению яйцеклетки. В ходе лапароскопии эту капсулу можно рассечь. Выполняется, так называемый, дрилинг (каутеризация) яичников, когда в их капсуле делается несколько отверстий. Процедура весьма эффективна, но только в том случае, если диагноз поставлен правильно.
Можно ожидать наступления самопроизвольной беременности у 35% прооперированных пациенток. В случаях, когда после операции менструальный цикл не восстановился и нет овуляции, по истечении 3х месяцев наблюдения пациентке рекомендуют проведение стимуляции овуляции. Это повышает процент наступивших беременностей до 50%.
- Трубно-перитонеальный фактор бесплодия
Если при лапароскопии состояние маточной трубы оценивается как удовлетворительное, а её реконструкция целесообразной, то производится разделение спаек и восстановление её проходимости. Но так бывает редко. В большинстве случаев сталкиваемся с тем, что трубы не изменены и дело не в них, либо они изменены необратимо. Действия хирурга в таких ситуациях заранее оговаривается с пациенткой, поскольку при проведении лапароскопии могут быть установлены показания к удалению маточных труб для дальнейшей подготовки к ЭКО.
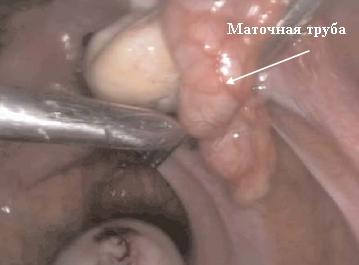
Если маточная труба представляет собой гидросальпингс (заполнена жидкостью), то необходимость её удаления очевидна до проведения лапароскопии, поскольку гидросальпигс хорошо виден на УЗИ. При этом фимбриальный (ворсинчатый) отдел трубы наглухо запаян, стенка истончена, а просвет ее заполнен жидкостью и растянут так, что она имеет вид мешка. Сохранение такой трубы только отнимает время и вредит пациентке. Функция такой маточной трубы утрачена необратимо.
- Эндометриоз.
Малые формы поверхностного эндометриоза можно определить только при лапароскопии.
Тактика лечения эндометриоза при бесплодии – это максимально тщательное удаление всех видимых очагов. Если речь идёт о поверхностном эндометриозе, то достаточно электрокоагуляции очагов биполярным инструментом. Если выявляется глубокий эндометриоз, с проникновением патологического процесса в подлежащие ткани - коагуляции не достаточно. В таких случаях требуется механическое иссечение всего эндометриоидного инфильтрата.
Основными задачами, решаемыми хирургом во время лапароскопии при бесплодии является:
- Уточнение состояния маточных труб.
- Восстановление их проходимости, а при необходимости разделение спаек.
- При выявлении необратимых изменений труб с формированием гидросальпингса - удаление поражённого органа.
- Полная коагуляция и иссечение очагов эндометриоза при его обнаружении, в том числе и эндометриоидных кист.
- Рассечение капсулы яичников (каутеризация, дриллинг) при выявлении поликистоза - СПКЯ.
- При обнаружении - удаление кист яичника с максимальным сохранением ткани яичника.
Миома матки
Данное заболевание не является абсолютным фактором бесплодия, но при росте миоматозного узла миомы в полость матки (субмукозной миоме) беременность не сохранится. Такой узел миомы препятствует прикреплению уже оплодотворённой яйцеклетки в полости матки. При диагностике миомы с таким расположением, пациентке рекомендовано удаление узла.
Независимо от расположения узла пациенткам рекомендовано оперативное лечение в объёме миомэктомии накануне планируемой беременности в том случае, если его диаметр превышает 4-5см. Проведение операции также возможно лапароскопическим методом.